先発医薬品の有効成分の特許が切れた後、他社が開発し国から承認を受けた医薬品のことをジェネリック医薬品[後発医薬品]といいます。
同じ有効成分で自己負担が少ないことから、医療費削減策の一つとして国から推奨されています。
ジェネリック医薬品の普及は薬剤師の頑張りもあり順調に伸びており、2017年9月時点では65.8%です。
現在、2017年半ばに70%以上、2020年度末までに80%以上とすることが新たな目標とされています。
先発医薬品とジェネリック医薬品の効果の違い
有効成分の量が同じであれば効果が同じであるかというとそうではありません。
添加物が違うと、溶けるスピードが違ったり、体内に吸収される割合や時間が違ったりしてきます。
そのため、色や大きさなどといった見た目が大きく違う場合もあります。
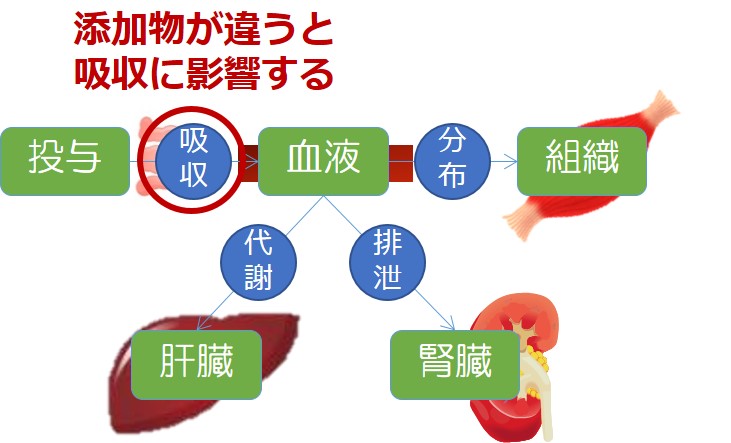
そこで、ジェネリック医薬品と先発医薬品が同等であることを確かめるために、同等性試験を行います。
ジェネリック医薬品を使用した臨床試験は必須ではありませんが、中には臨床試験や市販後調査を行っているメーカーもあります。
ジェネリック医薬品では経口薬の場合、生物学的に同等である必要があると定められています。
[緩下剤など一部例外あり]
生物学的に同等であるとは、吸収速度と吸収量が同等であるということです。
吸収速度を表すパラメーターとしてはCmax[最高血中濃度]、吸収量を示すパラメーターとしてはAUC[血中濃度-時間曲線下面積]が用いられます。
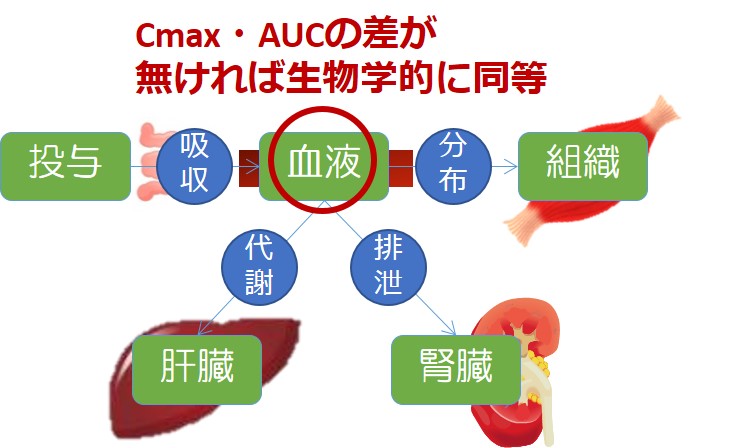
CmaxとAUCが同等であれば、血中濃度に差がない→先発医薬品と同じように作用すると考えられているのです。
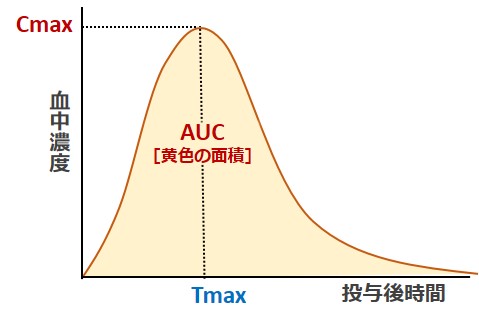
ジェネリック医薬品と先発医薬品のCmaxとAUCの差は80%~125%の間と定められています。
意外と範囲広いですよね(;^ω^)
つまり少しひねくれた考えをすると、先発医薬品からジェネリック医薬品へ変更すると20%程度の差が、ジェネリック医薬品から別のジェネリック医薬品に変更すると最大45%の差が生じると捉えることができます。
しかし実際には、ジェネリック医薬品はほとんど先発医薬品と差がないように設計されています。
厚生労働省が930のジェネリック医薬品について調べた結果、Cmaxについては4.6%、AUCについては3.9%しか先発医薬品とのバラつきがありませんでした。
 やっくん
やっくん
つまり、実際に市場に出ているジェネリック医薬品と先発医薬品の差はほとんどないという結果が報告されています。
ジェネリック医薬品[後発医薬品]のメリット・デメリット
先ほどの後発医薬品の説明を踏まえて、メリット・デメリットをまとめてみました。
ジェネリック医薬品[後発医薬品]のメリット
- 値段が安い
- 先発医薬品のデメリットを改善した薬もある
- 医療費が下がり保険制度の維持につながる
2番目の先発医薬品のデメリットを改善した例としては次のようなものがあります。
- 飲みやすさの改善:
バラシクロビル粒状錠500mg「モチダ」→大きい錠剤を飲みやすい形状へ - 利便性を改善:
ヒアルロン酸ナトリウムPF点眼液0.1%「日点」→防腐剤が入っていないため、コンタクトレンズ装着したまま使用できる - 識別性の改善:
パロキセチン錠20mg「DSEP」→錠剤への印刷
ジェネリック医薬品[後発医薬品]のデメリット
- 1割負担の場合、大きく値段が変わらない場合がある
- 添加物の違いにより、期待する効果が得られなかったり、使用感の違い、副作用を生じる場合がある
- メーカーが沢山あり、薬局によって採用品が異なる
- メーカーの都合による急な販売中止がある
- 取引卸によっては扱っていなかったり、入荷に1週間以上かかる場合がある
- ジェネリック医薬品メーカーのDIは、最新の文献や配合変化など持っている情報が少ない
ジェネリック医薬品普及に向けての今後の課題
ジェネリック医薬品のメリット・デメリットを紹介しました。
残念ながら、実際に現場で働いているとかなりのデメリットがあるように感じます。
ジェネリック医薬品自体は、医療費の削減に有効であり、特に3割負担の患者さんには喜ばれるケースがほとんどです。
私の勤める薬局では、小児や生活保護の方のような自己負担のない方を除くと、80%以上の方がジェネリック医薬品を希望されます。
それでは、なぜジェネリック医薬品を選択しない患者さんがいるかというと次の2点でしょう!
- 価格にメリットを感じない
- 品質に不安がある
1.価格にメリットを感じない
自己負担のない方ではほとんどの方が先発医薬品を希望します。
親子で来られる方は、負担のない子供の薬は先発医薬品、3割負担の親の薬はジェネリック医薬品を希望するケースが多いです。
つまり、患者負担が全く0という現在の制度に問題があると考えています。
少し前に、「生活保護者には強制的にジェネリック医薬品を提供する」ということが話題になりました。→2018年中には施行されるのではと言われています*。
これは、生活保護受給者に充てられる金額の約50%が医療費に使用されている背景があるからです。
かといって、患者負担が0だからジェネリック医薬品を強制すると言うことは患者本位・平等ではありません。
 やっくん
やっくん
先発医薬品かジェネリック医薬品かは患者が選択すべきであるため、自己負担が0縁の制度をなくし、ジェネリック医薬品との差額分を自己負担とするなどの制度改革が必要と考えます。
*2017年11月追記
生活保護受給者に関しては原則後発医薬品を調剤するように生活保護課が働きかけるようになりました。
2018年10月
生活保護受給者には原則後発医薬品を調剤することが施行されました。
2.ジェネリック医薬品は品質に不安がある
先発医薬品から変更しても効果や使用感、副作用が変わらなければジェネリック医薬品を使用すべきかと思います。
私も花粉症薬や抗生剤を服用するときは、ジェネリック医薬品を選択しています。
しかし、特に外用薬ではかぶれの副作用が多かったり、高齢者に用いる場合必須である一包化や粉砕のデータが不足していたりということを多々経験しています。
ジェネリック医薬品メーカーの中には、市販後調査を自主的に行っているメーカーもあります。
 やっくん
やっくん
医薬品メーカーである以上、患者本位の医療を提供すべきかと思いますので、外用薬の市販後調査や一包化・粉砕などのデータは最低限取り揃えて欲しいなと思っています。
ジェネリック医薬品[後発医薬品]の医療費削減効果
2017年時点で、後発医薬品の普及率は70%に迫っています。
これら後発医薬品が使われず、先発医薬品のままだったと仮定すると、次のような医療費削減効果があることがわかりました。
- 2015年度:9412億円
- 2013年度:5500億円
- 2011年度:4087億円
- 2009年度:3530億円
- 2007年度:2484億円
- 2005年度:2117億円
後発品普及率が高まった今、先発医薬品を後発医薬品に変更することで1兆円近い医療費の削減効果が期待できるのです。


