
糖尿病治療薬、ネシーナ[アログリプチン]の作用機序、特徴、副作用について解説しています。
ネシーナ[アログリプチン]:糖尿病治療薬
ネシーナ[アログリプチン]は2型糖尿病に使用される治療薬です。
糖尿病とは、字のごとく血液中の糖分濃度や尿中の糖分濃度が高くなる疾患です。
なぜ尿中にブドウ糖が含まれるのか?
通常、グルコースとも呼ばれるブドウ糖は、私たちが活動するためのエネルギーとして使用されます。
エネルギーとして使用する流れが、いわゆる解糖系とクエン酸回路です。
このように、私たちは身体を動かすために、食事からエネルギー源となるブドウ糖[グルコース]を摂取するのです。
そのため、私たちの身体の中では、せっかくのエネルギー源を簡単には体外に出さないようにといった仕組みができています。
そのひとつが、腎臓であり、尿中に溶けているブドウ糖をもう一度使用するために回収する働きがあるのです。
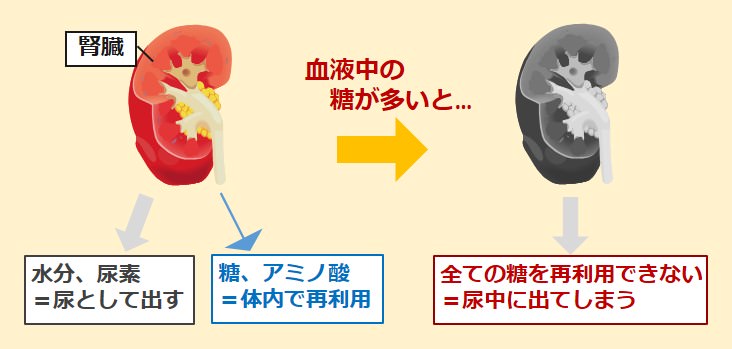
よって、尿の中には通常ブドウ糖が含まれることはありません。
糖尿病患者では、腎臓が処理できない量のブドウ糖が血液中や尿中に含まれるため、糖尿をもたらすのです。
糖尿病になると何がダメなのか?
血液中や尿中にブドウ糖[グルコース]が多くなればどうなるのでしょうか?
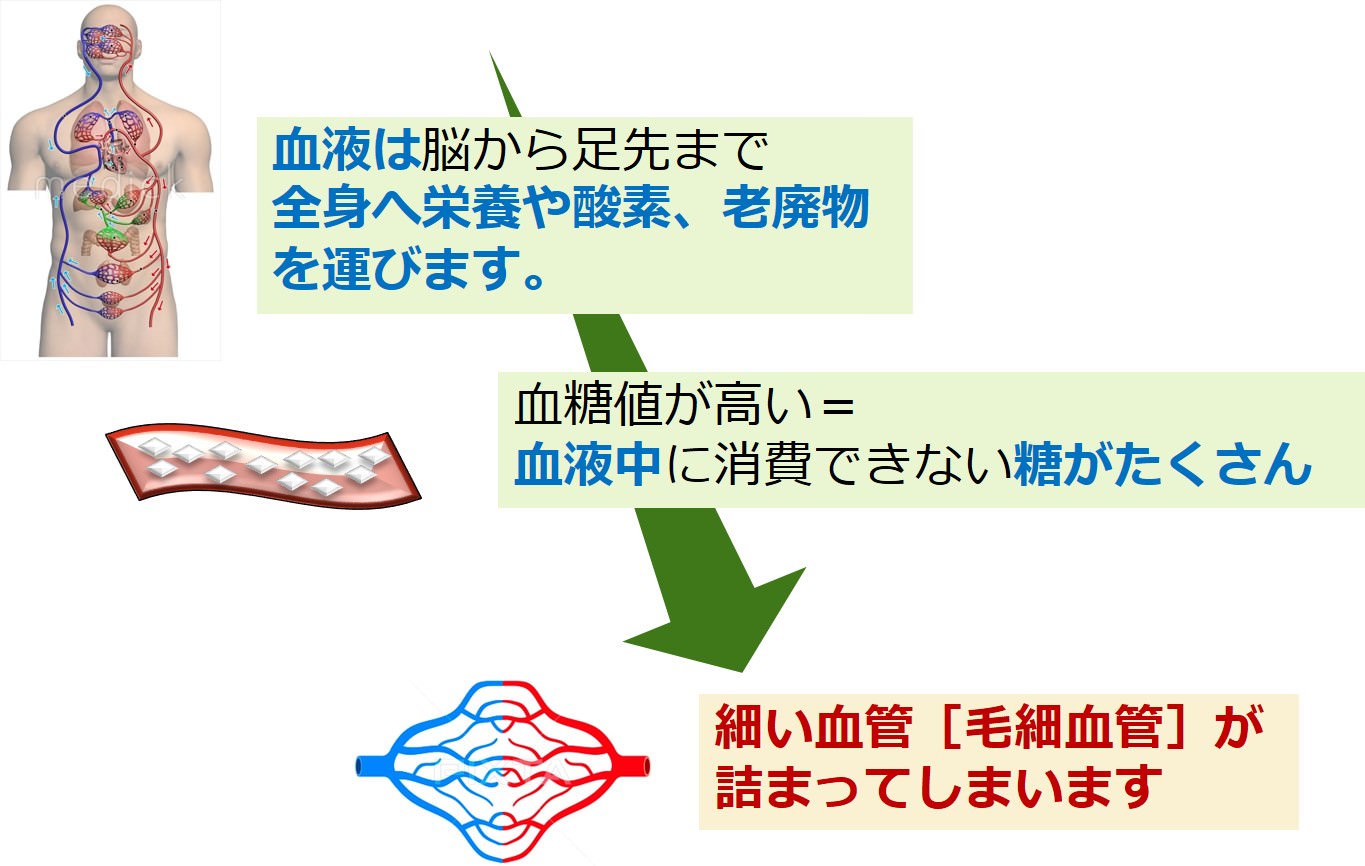
血液中のブドウ糖量が多くなると、血液が流れにくくなり血管が詰まったり、傷ついてしまいます。
特に太い血管よりも、細い血管[毛細血管]に対する影響が顕著です。
糖尿病では、この毛細血管に非常に影響が出やすいことから、毛細血管が多く存在する場所を3大合併症と定めています。
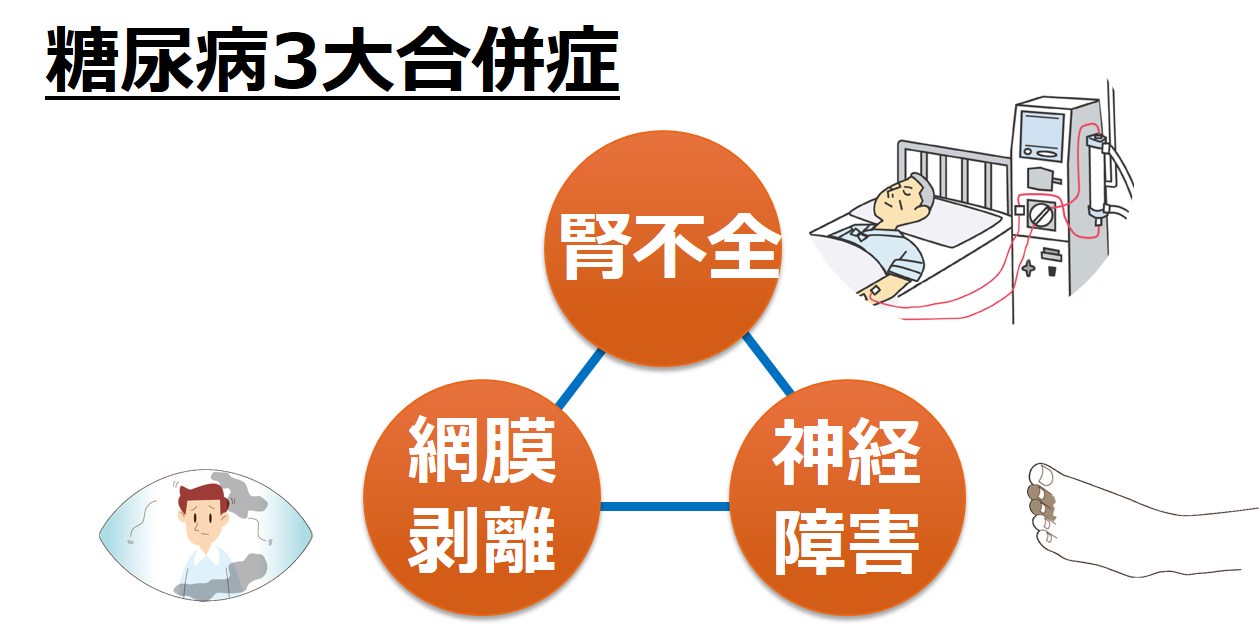
糖尿病性3大合併症は、糖尿病性腎症、糖尿病性網膜症、糖尿病性神経障害と定められています。
特に糖尿病性腎症にかかると、最終的には血液透析[年間医療費約500万円]を行うケースが少なくありません。
また、がんのリスクや認知症のリスクが非常に高くなることも知られています。
このような背景から、国はメタボ検診などの特定保健指導によって糖尿病予備軍の方に対して、食事や運動の指導を行っているのです。
ネシーナ[アログリプチン]の作用機序
糖尿病の原因は、1型糖尿病と2型糖尿病で異なります。
生活習慣が原因の糖尿病は2型糖尿病です。
2型糖尿病の治療の場合、インスリンが分泌されないのか[インスリン分泌不全型]、インスリンがあっても上手く働かないのか[インスリン抵抗性型]を考慮しなければなりません。
インスリン分泌の仕組み:インクレチンの働き
私たちの血液中のブドウ糖の濃度[血糖値]は常に一定になるようにと身体は働きます。
インスリンというホルモンが分泌されて、血糖値が下がります。
グルカゴンというホルモンが分泌されて、血糖値が上がります。
このような働きで、私たちの血糖値は一定に保たれているのです。
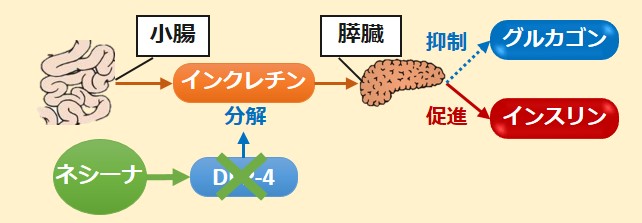
血糖値を一定にするため、インスリンやグルカゴンの働きを調整しているホルモンがインクレチンです。
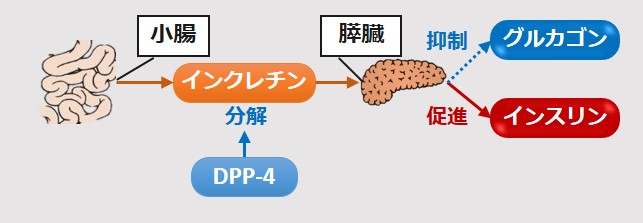
インクレチンは、血糖値が高い場合に小腸から分泌され、膵臓に働きかけます。
インクレチンは、膵臓のα細胞から分泌されるグルカゴンの抑制と、β細胞から分泌されるインスリンの促進に関わっています。
ネシーナは、インクレチンの分解酵素であるDPP-4を阻害する薬です。
DPP-4を阻害することで、インクレチン濃度を高め、血糖値が高くなった際にインスリンを分泌する血糖依存性のインスリン分泌促進薬として使用されています。
 やっくん
やっくん
ネシーナ[アログリプチン]は、インクレチン分解酵素であるDPP-4を阻害することで、インスリンを血糖依存性に分泌します。
ネシーナ[アログリプチン]の副作用
ネシーナ[アログリプチン]は、糖尿病の治療薬として、2010年に発売された比較的新しい薬です。
主な副作用としては、低血糖[3.5%]、便秘[1.0%]、浮腫[0.5%]などが挙げられます。
ネシーナ低血糖時の対処方法
ネシーナの副作用では、低血糖を起こすことがあります。
強い空腹感やあくび、発汗などの初期症状から、重篤な場合は意識障害、昏睡、死に至ることもあります。
このような症状が現れた場合は、すぐにブドウ糖5~10g程度を服用します。
15分後、症状がおさまらない場合は、さらにブドウ糖を追加します。
ネシーナ[アログリプチン]の禁忌
- 重症ケトーシス、糖尿病性昏睡又は前昏睡、1型糖尿病
- 重症感染症、手術前後、重篤な外傷

