
大きく変わった2015年介護保険改正の概要と9つのポイントを解説しています。
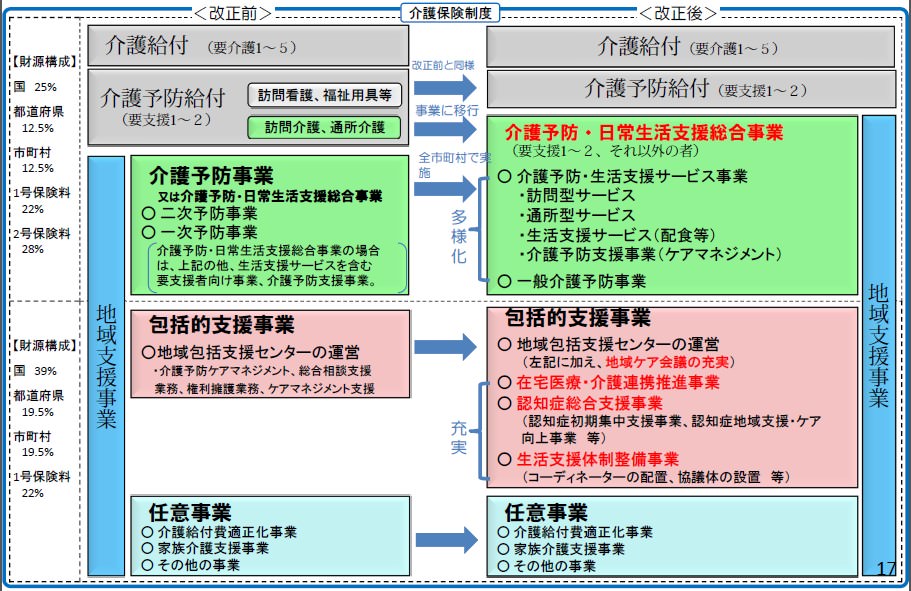
2015年介護保険改正:①予防給付と介護予防事業が再編、市町村へ移行
これまで介護予防事業として、要支援・要介護へ移行する可能性のある2次予防事業とすべての高齢者を対象としてきた1次予防事業が、「新しい介護予防・日常生活支援総合事業」へと再編されました。
[厚生労働省より]
これまでの介護予防事業は保険給付によって成り立っていましたが、2015年の改定により今後は市町村によって予算が定められます。
従来の保険給付の場合は、予算オーバーとなっても給付を止めることはありませんでした。
しかし、市町村に移行した現在では、財源の厳しい自治体においては予算の都合上、軽度者においてはサービスを提供できないといった事態になるのではないかと考えられています。
2015年介護保険改正:②在宅と介護の連携
介護については市町村が、医療については都道府県が担っていたため、なかなか介護と医療の連携は進みませんでした。
そこで、2015年の改定により「在宅医療・介護連携推進事業」を新しく取り入れました。
中でも「在宅医療・介護連携支援センター」を病院や医師会などに設置し、退院から在宅への移行の円滑化や医療・介護の一体的な提供ができるのではと期待されています。
2015年介護保険改正:③認知症への取組=新オレンジプラン
2010年の時点において、認知症高齢者は約280万人いると推計されていました。
この値が2025年においては約470万人まで膨れ上がると推定されています。
そこで、厚生労働省は、2012年9月に認知症高齢者の生活支援をどのようにすべきかをまとめた「オレンジプラン」を発表しました。
しかし、実際の認知症高齢者の数は予想をはるかに上回っており、2012年で462万人と推計されました。
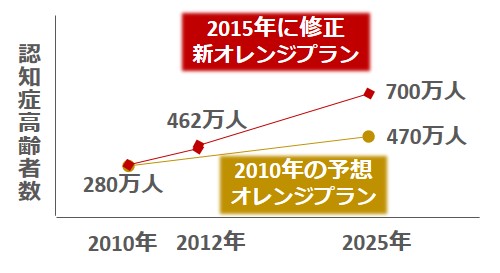
この値が2025年には約700万人に達すると考えられたことから、従来のオレンジプランよりも数値目標を高く、専門職のスキルアップや連携強化を組み込んだものが「新オレンジプラン」となっています。
新オレンジプランでは、認知症の早期発見、認知症への理解を深める、医療と介護の連携、認知症の治療・リハビリの研究開発などが求められています。
認知症サポーターの受講を啓発し、地域での活動が求められています。
2015年介護保険改正:④地域ケア会議
2012年の改正時、地域包括支援センターの業務に「地域ケア会議」が組み込まれました。
サービス担当者会議とは異なり、利用者やその家族は参加しないため、個別の問題ではなく地域全体における介護の問題について話し合います。
しかし、実際には2割程度の市町村が実施していないことから、2015年の改定により地域ケア会議の実施が義務付けされたのです。
2015年介護保険改正:⑤生活支援サービスの強化
少子高齢化により、以前とは家族体系も変わってきました。
65歳以上の高齢者のいる家庭において高齢者夫婦、高齢者単独の割合は1975年の約20%から2011年には約50%に増加しています。
いわゆる老老介護が増えており、家族外のサポートを必要としているのです。
2015年の改正により「生活支援サービスコーディネーター」が配置され、高齢者同士の交流や外出・買い物支援のバックアップが期待されています。
2015年介護保険改正:⑥地域包括支援センターの機能強化
地域包括ケアシステムの中核となるように、地域包括支援センターの業務内容が評価されるようになりました。
役割の分担が進み、人員の増員も行われ、効果的な運営が期待されています。
2015年介護保険改正:⑦賃金・人材
高齢者の著しい増加により、介護職員の人数も増えてはいますが慢性的に不足しています。
他職種と比較しても、特に男性の給与が月額10万円以上少なく、離職率も高い傾向にあります。
2015年の改定においても、介護職員の月額賃金を平均12000円引き上げる政策が取り入れられました。
しかし、実際のところは定期昇給程度にとどまっており、12000円の引き上げについて実感があった介護職員は5%であったと報告されています。[2015年 全労連アンケートより]
また、介護福祉士の質の低下が問題となっており、実務者研修の時間数を増やすなどの改正案が上がっていましたが、何度も延期された後、やや緩和された見直し策が2016年度より施行されています。
これは、介護職員が慢性的に不足している、給与が他職種より安い中で資格取得のハードルを高くしてしまっては、新たな介護職員の確保が難しいと判断された上で判断されたのです。
2015年介護保険改正:⑧唯一のアメ:低所得者
2015年の改正において、被保険者における唯一のメリットが低所得者の保険料の負担軽減です。
高齢者の約3割に当たる低所得者にかかる保険料を軽減することが決まりました。
一方で、介護給付費の伸びが著しく、財源確保のために高所得者の負担割合が2割に引き上げられました。
さらに、低所得者の自己負担を下げるために給付されていた補足給付の対象に預貯金額や配偶者の年収も考慮されることとなり、対象者の削減が図られました。
今後は、土地や建物などの資産についても対象になるのではと考えられています。
2015年介護保険改正:⑨消費増税分は?
2017年度より消費税は10%に引き上げられる予定でしたので、増収分は全て社会保障に充てられるはずでした。
その内容は次の3つです。
- 医療機関の機能分化
- 在宅医療推進のための事業者の整備
- 医療従事者の確保・養成
しかし、消費税の増税は延期になったため、これら3つの事業についても延期されると考えており、ますます介護業界における人材不足が進むと考えられています。



