抗血小板薬として使用されるプラビックス[クロピドグレル]の作用機序、特徴、副作用について解説しています。
プラビックス[クロピドグレル]:抗血小板(抗血栓)薬
プラビックス[クロピドグレル]は血栓・塞栓、血流障害で使用される治療薬です。
血栓と聞いても、あまりなじみがないかもしれませんが、いわゆる血液の一部が固まり、血液が詰まることです。
心房細動によって血栓ができたり、狭心症や心筋梗塞の治療にステントを留置した後も血栓ができやすくなります。
血栓を放っておくと、心筋梗塞や脳梗塞、肺塞栓などを引き起こします。
心筋梗塞や脳梗塞、肺塞栓は死に至る可能性が非常に高いため、早期からの予防・治療が必要となるのです。
血栓ができる原因
血栓には2つのタイプがあります。
血小板が原因でできる白色血栓と、フィブリンが原因でできる赤色血栓です。
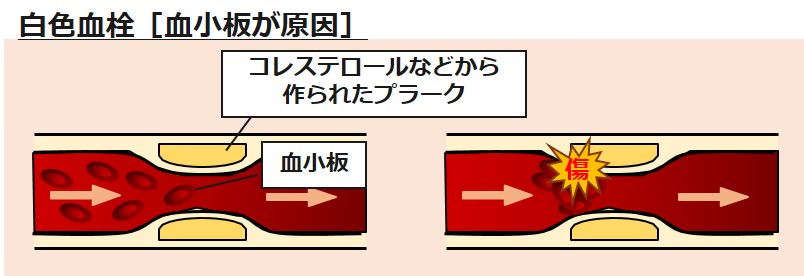
血小板が原因の白色血栓は、流れが速く血管が傷つきやすい動脈で起こり、心筋梗塞や脳梗塞に発展します。
白色血栓は、高血圧や高脂血症など、血管が傷つきやすい状態が原因となります。
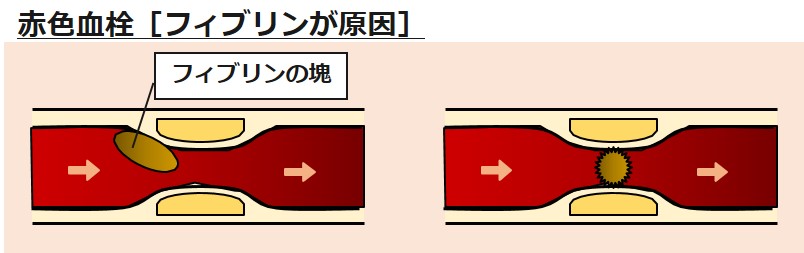
フィブリンが原因でできる赤色血栓は、流れの遅い静脈で起こり、肺塞栓や深部静脈血栓に発展します。
赤色血栓は、手術の後や飛行機など長時間同じ姿勢を取るなど、血流が悪い状態が原因となります。
 やっくん
やっくん
血小板やフィブリンは、いずれも出血した際の止血に欠かせない物質ですが、プラークが傷ついたり、血流が悪くなると血栓を引き起こすのです。
プラビックス[クロピドグレル]の作用機序
血栓の原因が2つにわかれるように、抗血栓薬も大きく2つに分かれます。
白色血栓の場合は血小板をターゲットに、赤色血栓の場合はフィブリンをターゲットにします。
血小板をターゲットにした抗血栓薬は、血小板が集まらないようにするために、血小板の凝集能を低下させることを目的とします。
どうすれば血小板が凝集するのかを見てみましょう。
血小板凝集能の低下
血小板の凝集は、血小板内のCa2+量が増えることによって起こります。
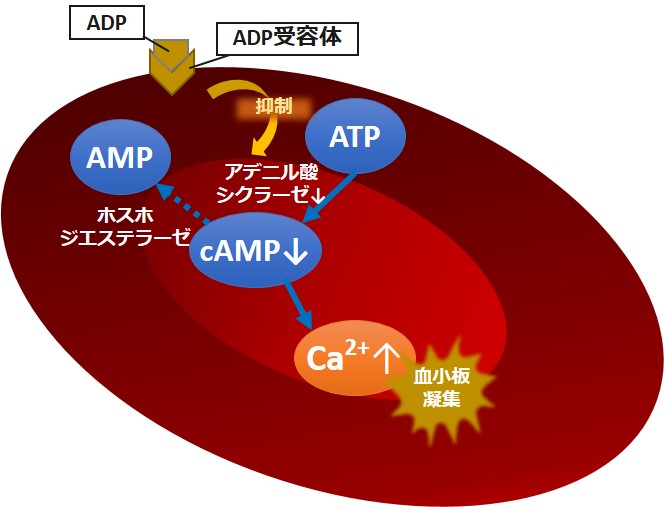
Ca2+の量は、サイクリックAMP[cAMP]が制御しているため、cAMP量が減った状態になると、Ca2+量が増え、血小板が凝集します。
また、cAMPはATPから合成され、ホスホジエステラーゼという酵素の存在下でAMPに分解されます。
cAMPが合成される際、ADP受容体が制御しているアデニル酸シクラーゼという酵素が必要になります。
パナルジンは世界で最初に使用された抗血小板薬です。
パナルジンはADP受容体に作用することで血小板の凝集を抑制します。
しかし、投与後2ヶ月以内に、血栓性血小板減少性紫斑病(TTP)、無顆粒球症、重篤な肝障害などの副作用が多数報告されており、安全性の面で問題がありました。
プラビックスは、パナルジンに優る安全性が検証されたこと、パナルジンと同程度の有効性が示唆されたこと、さらにプラビックスの安全性および有効性が長期にわたって保たれていることから、「スーパーパナルジン」と呼ばれています。
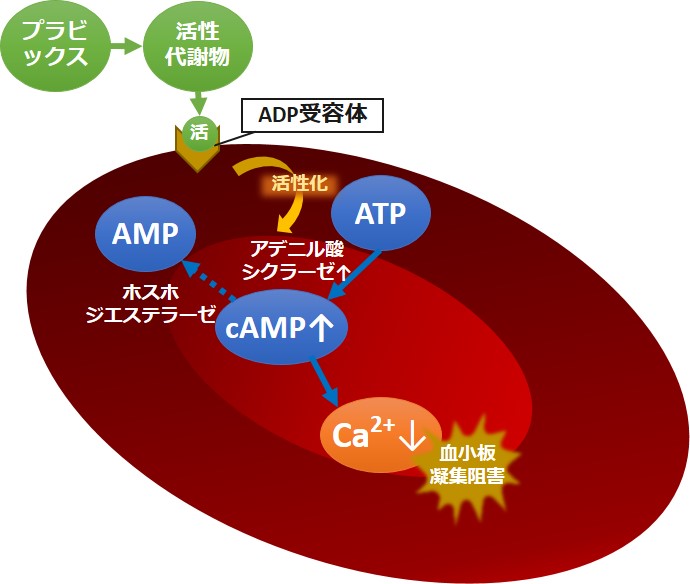
プラビックスの血小板凝集抑制の作用機序は以下になります。
- プラビックスが体内で活性代謝物に変換された後、ADP受容体に作用する
- これまで抑制されていたアデニル酸シクラーゼが活性化される
- ATPからのcAMP合成量が増える
- Ca2+を制御するためCa2+濃度が低下する
- 血小板の凝集を抑制する
 やっくん
やっくん
プラビックス[クロピドグレル]は、ADP受容体を阻害することで、血小板内のアデニル酸シクラーゼを活性化、cAMPの増加をもたらすことで、血小板内Ca2+量が減少し、血小板の凝集を抑制します。
プラビックス[クロピドグレル]の特徴:遺伝子多型
プラビックスの有効成分であるクロピドグレルは、活性代謝物に変換される際に働くCYP2C19の遺伝子多型で効果が一定でないと言われています。
CYP2C19の遺伝子多型は、10~20%に認められると考えられています。
そのため、患者の10~20%は、プラビックスの効果が減弱すると言われています。
プラビックス[クロピドグレル]の副作用
プラビックス[クロピドグレル]は、虚血性脳血管障害(心原性脳塞栓症を除く)後の再発抑制の治療薬として、2006年に発売された薬です。
主な副作用としては、皮下出血[2.0%]等の出血傾向などが挙げられます。
主な臨床検査値異常は、ALT(GPT)上昇[5.1%]、γ-GTP 上昇[4.6%]、AST(GOT)上昇[4.1%]等の肝機能障害、ヘモグロビン減少[1.9%]、白血球減少[1.7%]等の血液障害が挙げられます。
プラビックス[クロピドグレル]の禁忌
- 出血(血友病、頭蓋内出血、消化管出血、尿路出血、喀血、硝子体出血等)
[出血を助長するおそれがあります。]